¿Qué es el acné?
El acné es una enfermedad que afecta las glándulas sebáceas. Estas glándulas están debajo de la piel, y producen una sustancia grasosa llamada sebo. Los pequeños hoyos en la piel se llaman poros, y están conectados a estas glándulas a través de un canal que se llama folículo. Los vellos crecen debajo de la piel, y también pasan a través del folículo para llegar a la superficie. Dentro de los folículos, el sebo transporta células de piel muerta hasta la superficie de la piel. Cuando se tapa un folículo, se crea un grano o espinilla.
Cáncer de Piel
El cáncer de la piel es una afección en la cual células malignas (cancerosas) se forman en los tejidos de la piel.
La piel es el órgano más grande del cuerpo. Protege contra el calor, la luz solar, las lesiones y las infecciones. Ayuda también a controlar la temperatura corporal y almacena agua, grasa y vitamina D. La piel tiene varias capas, pero las dos principales son la epidermis (capa superior o externa) y la dermis (capa inferior o interna). El cáncer de la piel comienza en la epidermis, la cual está compuesta por tres tipos de células:
· Células escamosas: Células delgadas, planas que forman la capa superior de la epidermis.
· Células basales: Células redondeadas bajo las células escamosas.
· Melanocitos: Estas células que se encuentran en la parte inferior de la epidermis producen melanina, el pigmento que da el color natural a la piel. Cuando la piel está expuesta al sol, los melanocitos producen más pigmentos, con lo cual la piel se oscurece.
El cáncer de la piel puede ocurrir en cualquier parte del cuerpo, pero es más común en la piel que ha estado expuesta a la luz solar, como la cara, el cuello, las manos y los brazos. Existen varios tipos de cáncer de origen cutáneo. Los tipos más comunes son el carcinoma basocelular y el carcinoma espinocelular, los cuales son cánceres de piel sin presencia de melanoma. La queratosis actínica es un trastorno cutáneo que algunas veces se convierte en carcinoma espinocelular.
Este sumario hace referencia al tratamiento del cáncer de la piel sin presencia de melanoma y la queratosis actínica. Los cánceres de piel sin presencia de melanoma rara vez se diseminan a otras partes del cuerpo. El melanoma, la forma más inusual de cáncer de la piel, probablemente invadirá tejidos cercanos y se diseminará a otras partes del cuerpo.
El color de la piel y la exposición a la luz solar pueden afectar el riesgo de padecer cáncer de la piel sin presencia de melanoma y queratosis actínica.
Los factores de riesgo para el carcinoma basocelular y el carcinoma espinocelular incluyen los siguientes:
· Exposición en gran medida a luz solar natural o artificial.
· Tez blanca (pelo rubio o rojizo, piel blanca, ojos verdes o azules, antecedentes de formación de pecas).
· Cicatrices o quemaduras en la piel.
· Exposición a arsénico.
· Inflamación crónica de la piel o úlceras de la piel.
· Tratamiento con radiación.
· Consumo de medicamentos inmunosupresores (por ejemplo, después de un trasplante de órgano).
· Padecer queratosis actínica.
Los factores de riesgo para la queratosis actínica incluyen los siguientes:
· Exposición en gran medida a luz solar
· Tez blanca (pelo rubio o rojizo, piel blanca, ojos verdes o azules, antecedentes de formación de pecas).
· El cáncer de la piel sin presencia de melanoma y la queratosis actínica suelen surgir como un cambio cutáneo.
No todos los cambios cutáneos indican cáncer de la piel sin presencia de melanoma o queratosis actínica, pero debe consultarse a un médico si se observan modificaciones en la piel.
Entre los signos posibles de cáncer de la piel sin presencia de melanoma tenemos los siguientes:
· Una herida que no cicatriza.
· Zonas de la piel que son:
o Pequeñas, elevadas, suaves, brillantes y cerosas.
o Pequeñas, elevadas y de coloración rojiza o marrón rojizo.
o Planas, ásperas, rojas o marrones y escamosas.
o Escamosas, sangrantes o costrosas.
o Semejantes a una cicatriz y firmes.
Entre los signos posibles de queratosis actínica tenemos los siguientes:
· Una sección áspera, rojiza, rosada o marrón elevada, escamosa en la piel.
· Resquebrajamiento o despellejamiento del labio inferior que no desaparece con aplicación de bálsamo labial o vaselina.
Se utilizan pruebas o procedimientos que examinan la piel para detectar (encontrar) y diagnosticar el cáncer de la piel sin presencia de melanoma y la queratosis actínica.
Pueden utilizarse los siguientes procedimientos:
· Examen de la piel: Un médico o una enfermera examina la piel a fin de determinar la presencia de protuberancias o lunares con aspecto anormal en cuanto al color, el tamaño, la forma o la textura.
· Biopsia: Un patólogo extirpa el crecimiento de apariencia anormal de forma total o parcialmente y lo observa al microscopio para determinar la presencia o no de células cancerosas. Hay tres tipos principales de biopsias de la piel:
o Biopsia por rasurado: Se emplea una cuchilla de afeitar estéril para "afeitar" la neoplasia de aspecto anormal.
o Biopsia en sacabocados: Se utiliza un instrumento especial denominado sacabocados o trefina para extirpar un círculo de tejido de la neoplasia de aspecto anormal.
o Biopsia por escisión: Se usa un bisturí para extirpar la neoplasia completa.
Ciertos factores determinan el pronóstico (posibilidad de recuperación) y las opciones de tratamiento.
Ciertos factores determinan el pronóstico (posibilidad de recuperación) y las opciones de tratamiento.
El pronóstico (posibilidad de recuperación) para el cáncer de la piel sin presencia de melanoma dependen mayormente del estadio (etapa) del cáncer y el tipo de tratamiento que se utiliza para eliminarlo.
Las opciones de tratamiento dependen de lo siguiente:
· El estadio del cáncer (si se ha diseminado más profundamente en la piel o a otros lugares en el cuerpo).
· El tipo de cáncer.
· El tamaño y la localización del tumor.
· La salud general del paciente.
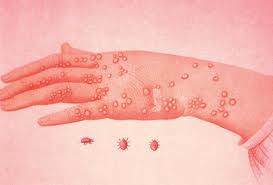
Escabiosis (Sarna)
Enfermedad de la piel causada por un ácaro denominado Sarcoptes scabiei.
Enfermedad de distribución mundial, que afecta a todos los grupos humanos por igual indistintamente de su condición social, sexo, edad.
La ubicación de las lesiones producidas por este parásito varían dependiendo del huésped:
- En los hombres las lesiones predominan en las manos, cerca de los pliegues entre los dedos, en las muñecas y los codos, la parte anterior de las axilas, la cintura, los muslos y los órganos genitales externos.
- En la mujer afecta predominantemente los pezones, el abdomen y la porción inferior de los glúteos.
- En los niños pequeños afecta la cabeza, el cuello, las palmas de las manos y las plantas de los pies.
- En las personas adultas no suelen haber lesiones por debajo de las rodillas (a menos que el huésped tenga problemas de baja inmunidad)
El síntoma más importante es el prurito (picazón), especialmente en la noche. Otros signos:
- Rayas delgadas en forma de lápiz sobre la piel.
- Raspaduras.
- Desgastes en la piel debidos a los rasguños y rascados.
Forma de contagio
Por contacto directo con la piel infestada. El contagio por ropa o utensilios es raro pero posible.
Complicaciones:
Infección secundaria por el rascado.
Tratamiento
Crema de permetrina al 5 por ciento desde la cabeza hasta los pies antes de acostarse, dejar actuar durante la noche y realizar un baño profundo la mañana siguiente. Los dermatólogos recomiendan que se aplique la crema cuando la piel está fresca y seca, cubriendo todo el cuerpo (incluso las palmas de las manos, las plantas de los pies, la ingle, debajo de las uñas y el cuero cabelludo en los niños pequeños) y que se deje aplicada por 8 a 14 horas.
Crema de permetrina al 5 por ciento desde la cabeza hasta los pies antes de acostarse, dejar actuar durante la noche y realizar un baño profundo la mañana siguiente. Los dermatólogos recomiendan que se aplique la crema cuando la piel está fresca y seca, cubriendo todo el cuerpo (incluso las palmas de las manos, las plantas de los pies, la ingle, debajo de las uñas y el cuero cabelludo en los niños pequeños) y que se deje aplicada por 8 a 14 horas.
Se recomienda repetir el tratamiento a los cinco y a los diez días del primer tratamiento.
El único efecto secundario que ha producido por ahora la crema de permetrina al 5 por ciento es un leve ardor y escozor, especialmente en los casos severos de sarna. Todas las lesiones deben cicatrizar dentro de un período de cuatro semanas después del tratamiento. Si el paciente continúa presentando problemas, es posible que se haya reinfectado y requiera ser examinado y tratado nuevamente por un dermatólogo.
Otras opciones de tratamiento son : El ungüento de azufre y la crema de crotamitón al 10 % También emulsión de benzoato de bencilo, aplicado en todo el cuerpo excepto cabeza y cuello.
Como complemento al tratamiento local se pueden recetar agentes antihistamínicos para aliviar la picazón que puede presentarse por dos semanas.
El prurito puede persistir por una o dos semanas después del tratamiento y durante ese lapso no debe considerarse como signo de fracaso del tratamiento ni como una reinfección.
El prurito puede persistir por una o dos semanas después del tratamiento y durante ese lapso no debe considerarse como signo de fracaso del tratamiento ni como una reinfección.
Medidas de desinfección: lavar la ropa interior, prendas de vestir y ropa de cama con agua hirviendo.
Lindane, Tóxico para el Tratamiento del los Piojos y Sarna
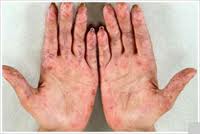
Lupus Eritematoso Sistémico
El Lupus Eritematoso Sistémico, también llamado Lupus o LES, origina un amplio espectro de problemas y puede simular diversos procesos en el transcurso del tiempo, en el mismo paciente.
Puede originar diversas erupciones cutáneas, artritis, anemia, convulsiones o problemas psiquiátricos y, a menudo, afecta a otros órganos internos entre los que se incluyen el riñón, los pulmones y el corazón.
¿CUAL ES SU CAUSA?
El LES es un desorden del sistema inmunitario el cual, normalmente, funciona protegiendo el organismo contra infecciones y cánceres. En el LES, dicho sistema inmunitario es hiperactivo y se producen importantes cantidades de anticuerpos anormales que reaccionan con los tejidos del propio paciente. La causa exacta del Lupus es desconocida pero la herencia, el entorno y los cambios hormonales juegan un papel importante.
IMPACTO EN LA POBLACIÓN
La prevalencia del LES varía en los distintos grupos de población, oscilando entre 300 y 400 pacientes por cada 100.000 habitantes. Es mas común en ciertos grupos étnicos, especialmente los negros, y más del 90% de los pacientes son mujeres.
DIAGNÓSTICO
A causa de la amplia variedad de síntomas el diagnóstico, a menudo, es difícil y requiere la perspicacia del médico que ve inicialmente al paciente. Entre las manifestaciones típicas del LES se incluyen:
- Erupción en las mejillas con aspecto de "alas de mariposa"
- Erupción cutánea en las zonas expuestas al sol
- Ulceras en el paladar y en las fosas nasales
- Artritis de una o mas articulaciones
- Inflamación de riñón
- Afectación del sistema nervioso incluyendo convulsiones, desordenes mentales o accidentes vasculares
- A menudo pueden verse fiebre, adelgazamiento, pérdida del cabello, problemas circulatorios en los dedos de las manos y de los pies, dolor en el pecho al caminar o con la inspiraciòn profunda o dolor abdominal.
- Las pruebas de laboratorio son determinantes para establecer el diagnóstico de LES: un número disminuido de glóbulos blancos, anemia, disminución en el número de plaquetas, anomalías en análisis de orina,disminución de las proteínas del complemento y presencia de anticuerpos que no se encuentran en las personas sanas, son datos importantes. En especial, los anticuerpos antinucleares (ANA) son casi siempre positivos en el LES.
A veces el diagnóstico preciso se retrasa porque la enfermedad puede evolucionar gradualmente.
TRATAMIENTO
El tratamiento del LES depende de las manifestaciones clínicas y de la actividad de la enfermedad en cada momento. Un diagnóstico precoz y preciso; el mejor conocimiento de las anomalías inmunológicas en el LES y diversos ensayos terapéuticos, han contribuido a mejorar el tratamiento de los pacientes con LES.
Las revisiones médicas periódicas y los controles analíticos son importantes para monitorizar el LES. El tratamiento medicamentoso debe individualizarse para cada paciente, dependiendo de sus problemas particulares y de la gravedad de su enfermedad. Cuando solamente hay ligera inflamación, los antiinflamatorios no esteroideos pueden ser suficientes.
El fármaco mas importante, cuando se usa adecuadamente, en el tratamiento del LES son los córticoesteroides. Las drogas antimalaria como la Hidroxicloroquina o Difosfato de Cloroquina, reduce la actividad del LES y están especialmente indicados en las manifestaciones cutáneas y articulares.
El LES grave requiere tratamiento con drogas inmunosupresoras como Azatioprina y Ciclofosfamida. A menudo la enfermedad pasa por períodos quiescentes o de escasa o nula actividad, durante los cuales puede reducirse, o incluso suspenderse la medicación.
Pediculosis (Piojos)
Enfermedad producida por los piojos de la cabeza en el cabello, las cejas y las pestañas.
El agente infestante es el piojo de la cabeza Pediculus humanus capitis. Existe un tipo de pediculosis por infestación de los piojos del cuerpo producida por P. humanus corporis y la infestación del pelo en la zona pubiana provocado por el Phthirus pubis.
Algunas características de los piojos de la cabeza son las siguientes:
- Son de color gris, café, o negro y pueden ser difíciles de ver.
- Los piojos necesitan la sangre humana para sobrevivir y mueren dentro de 24 horas si no pueden encontrar una "comida".
- Los piojos ponen huevos (liendres) en el pelo cerca del cuero cabelludo. Se toma como 6 días para que los piojos salgan de los huevos (liendres).
- Las liendres son más fáciles de ver que los piojos. Las liendres son de forma oval y más a menudo pueden verse en el pelo atrás de las orejas o cerca del cuello.
- Los piojos de la cabeza en sí no son un peligro de salud o una muestra de mal higiene y no son responsables por la propagación de enfermedades.
Forma de Contagio:
La forma más común de propagar los piojos es a través del contacto de cabeza a cabeza con otra persona que tenga piojos. Los piojos se pueden propagar por medio del uso de un sombrero o la ropa de otra persona, o al usar el peine, el cepillo de pelo o la ropa de cama, o al guardar ropa usada por alguien que tenga piojos en el mismo lugar de almacenamiento como un armario o guardarropa. Los animales caseros no portan piojos humanos.
El jardín de infantes y la escuela son una fuente común de contagio.
Síntomas y signos:
- Prurito (picazón) y lesiones pruriginosas en el cuero cabelludo, especialmente detrás de las orejas.
- Puede haber infección secundaria de las lesiones producidas por estos parásitos.
- Llagas y costras en la zona de rascado.
- Liendres blancas pegadas a la base del cabello.
Diagnóstico
El diagnóstico se establece mediante los síntomas y la inspección del pelo del paciente. Los insectos adultos son difíciles de ver, particularmente en el pelo oscuro. Pero la hembra deja pequeños huevos blancos o de un brillo plateado que se pegan a la base del cabello aproximadamente a medio centímetro del cuero cabelludo.
Medidas de Prevención
- Revise el cabello de sus niños semanalmente buscando piojos o liendres,especialmente en el período escolar.
- Trate el pelo inmediatamente si los encuentra.
- No comparta peines, cepillo de cabello, toallas, ropa de cama, sombreros o ropa.
- Provea áreas separadas para guardar la ropa y otras cosas personales de cada persona.
- Evite compartir ropa, disfraces y sombreros.
Tratamiento:
En las farmacias venden diversos productos recomendados para el tratamiento de los piojos. Pregunte al farmacéutico la forma correcta de aplicárselo. Algunos de estos medicamentos contienen los siguientes productos.
- Permetrina al 1%.
- Piretrinas sinergizadas con butóxido de piperonilo.
- Benzoato de Bencilo.
Debido a que los piojos han desarrollado resistencia a la mayoría de los tratamientos puede necesitarse un nuevo tratamiento 7 a 10 día después si sobreviven las liendres
Vitiligo
El vitíligo es una enfermedad de la piel que causa manchas blancas en distintas partes del cuerpo. Esta enfermedad ocurre cuando se destruyen los melanocitos, que son las células que producen el color o pigmento de la piel. El vitíligo también puede afectar los ojos y la mucosa que se encuentra dentro de la boca y de la nariz.
¿Cuál es la causa del vitíligo?
¿Quién tiene vitíligo?
¿Cuáles son los síntomas del vitíligo?
¿Podrían propagarse las manchas blancas?
¿Cómo se diagnostica el vitíligo?
¿Cuál es el tratamiento para el vitíligo?
¿Qué se puede hacer para lidiar con el vitíligo?
¿Qué investigaciones se están haciendo sobre el vitíligo?
¿Quién tiene vitíligo?
¿Cuáles son los síntomas del vitíligo?
¿Podrían propagarse las manchas blancas?
¿Cómo se diagnostica el vitíligo?
¿Cuál es el tratamiento para el vitíligo?
¿Qué se puede hacer para lidiar con el vitíligo?
¿Qué investigaciones se están haciendo sobre el vitíligo?
¿Cuál es la causa del vitíligo?
No se sabe cuál es la causa de esta enfermedad; sin embargo existe bastante evidencia de que las personas con vitíligo heredan tres genes que aumentan la posibilidad de perder el color o pigmento de la piel. Existen varias teorías que explican cómo se pierde el color o pigmento. La teoría de mayor aceptación sostiene que el vitíligo podría ser una enfermedad autoinmunitaria. Este tipo de enfermedad ocurre cuando el sistema inmunitario se equivoca y ataca las partes sanas del cuerpo. Con el vitíligo, el sistema inmunitario puede destruir los melanocitos de la piel.
Algunos investigadores incluso piensan que los melanocitos se destruyen a sí mismos. Otra teoría apunta a que un acontecimiento determinado, tal como una quemadura de sol o el estrés emocional, puede causar el vitíligo. Sin embargo, aún no se ha comprobado que estos acontecimientos causen la enfermedad.
¿Quién tiene vitíligo?
En los Estados Unidos, entre uno y dos millones de personas tienen esta enfermedad. La mayoría de las personas con vitíligo lo desarrollan antes de cumplir los 40 años. Esta enfermedad afecta por igual a hombres y mujeres de todas las razas.
Las personas con ciertas enfermedades autoinmunitarias (tales como las enfermedades de la glándula tiroides) están más propensas a padecer de vitíligo. Por el contrario, las personas sin enfermedades autoinmunitarias tienen un riesgo menor de tener vitíligo. Los científicos no saben por qué el vitíligo está relacionado con las enfermedades autoinmunitarias. Sin embargo, es importante aclarar que la mayoría de las personas con vitíligo no tienen ninguna otra enfermedad autoinmunitaria.
El vitíligo también puede surgir entre miembros de la misma familia. Los niños cuyos padres padecen de esta enfermedad podrían desarrollar vitíligo. No obstante, esta probabilidad no es muy alta y la mayoría de los niños no tendrán vitíligo aún cuando uno de sus padres lo tenga.
¿Cuáles son los síntomas del vitíligo?
Las manchas blancas en la piel son el síntoma principal del vitíligo. Estas manchas son más comunes en las áreas de la piel que están expuestas al sol. Las manchas pueden aparecer en las manos, los pies, los brazos, la cara y los labios. Otras áreas comunes para las manchas blancas son:
- los sobacos (axilas) y donde la pierna se encuentra con el resto del cuerpo (la ingle)
- alrededor de la boca
- los ojos
- los rotos de la nariz (fosas nasales)
- el ombligo
- los genitales
- las áreas rectales.
A menudo, las personas con vitíligo tienen canas prematuras. También aquellas personas de piel oscura podrían notar que han perdido color dentro de la boca.
¿Podrían propagarse las manchas blancas?
No hay manera de saber si el vitíligo se propagará. En algunas personas las manchas blancas no se extienden. Sin embargo, es más común que las manchas blancas se propaguen a otras áreas del cuerpo. En algunos casos, el vitíligo se propagará lentamente, lo que tardará varios años. En otros casos, la extensión ocurrirá rápidamente. Algunas personas han reportado tener más manchas blancas después de estar bajo estrés físico o emocional.
¿Cómo se diagnostica el vitíligo?
El médico utilizará el expediente médico y el historial familiar, un examen físico y pruebas clínicas para diagnosticar el vitíligo. El médico podría preguntarle:
- ¿Tiene usted familiares con vitíligo?
- ¿Tiene usted o alguno de sus familiares enfermedades autoinmunitarias?
- ¿Tuvo usted sarpullido, una quemadura de sol u otro problema de la piel antes de que aparecieran las manchas blancas?
- ¿Tuvo usted algún tipo de estrés o enfermedad física?
- ¿Tuvo el cabello con canas antes de cumplir los 35 años?
- ¿Es usted sensible al sol?
El médico le hará un examen físico para eliminar la posibilidad de que existan otros problemas médicos.
Las pruebas clínicas pueden incluir:
- tomar una pequeña muestra (biopsia) de la piel afectada para examinarla
- pruebas de sangre
- un examen de los ojos.
¿Cuál es el tratamiento para el vitíligo?
El tratamiento podría ayudar a que la piel luzca mejor. El tipo de tratamiento dependerá de:
- la cantidad de manchas blancas
- cuánto se han extendido las manchas
- el tratamiento que la persona prefiera seguir.
Algunos tratamientos no son adecuados para todo el mundo. Muchos de los tratamientos pueden tener efectos secundarios indeseados. Los tratamientos pueden tardarse demasiado tiempo y a veces puede que no den resultados.
Las opciones existentes para el tratamiento del vitíligo incluyen tratamiento médico, quirúrgico y otros. La mayoría de los tratamientos se enfocan en restaurar el color a las manchas blancas.
Los tratamientos médicos incluyen:
- medicamentos (tales como cremas con esteroides) que se aplican directamente sobre la piel
- medicamentos que se toman por la boca
- fototerapia (PUVA, por sus siglas en inglés), que consiste de medicamentos y rayos ultravioleta A (UVA)
- remover el color o pigmento de otras áreas de la piel para que se asemejen a las manchas blancas.
Los tratamientos quirúrgicos incluyen:
- injertos de piel tomados del tejido mismo del paciente. El médico remueve la piel de un área del cuerpo y la transplanta a otra área. Esto se hace a veces con personas que tienen pequeñas manchas de vitíligo.
- tatuajes en pequeñas áreas de la piel.
Otros tratamientos incluyen:
- filtro o bloqueador solar
- cosméticos, tal como maquillaje o tinte para cubrir las manchas blancas
- consejería y apoyo.
¿Qué se puede hacer para lidiar con el vitíligo?
Si usted padece del vitíligo, podría estar enojado o deprimido debido a los cambios en su apariencia. Existen varias cosas que usted puede hacer para lidiar con la enfermedad:
- Busque a un médico que sepa cómo tratar el vitíligo. El médico debe saber escucharlo y también debe brindarle apoyo emocional.
- Aprenda sobre la enfermedad y las opciones de tratamiento que existen. Esto puede ayudarle a tomar decisiones sobre su tratamiento.
- Hable con otras personas que tienen vitíligo. Un grupo de apoyo para pacientes de vitíligo puede ayudarle a encontrar otros recursos (vea la guía telefónica local). La familia y los amigos son otra fuente de apoyo.
Algunas personas con vitíligo sienten que los cosméticos que cubren las manchas blancas les ayudan a mejorar su aspecto físico y a sentirse mejor sobre sí mismos. Usted podrá probar varias marcas de cosméticos antes de encontrar el producto que mejor le funciona.




No hay comentarios:
Publicar un comentario